Cos’è il carcinoma della vescica?
Definizione
Il cancro della vescica è il tumore maligno più comune tra quelli che interessano il sistema urinario. Di questo tumore, il tipo istologico definito uroteliale (in passato chiamato “cellule di transizione”) è quello predominante negli Stati Uniti e in Europa. In questi continenti rappresenta circa il 90% di tutti i tumori della vescica, ed è quello di cui ci occuperemo in questo articolo.
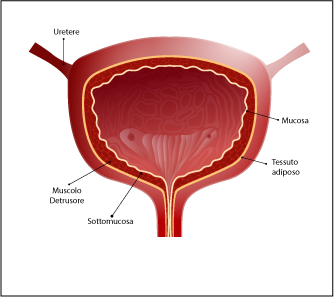
Dando uno sguardo alla vescica notiamo che, in grandi linee, essa è formata dall’interno all’esterno da:
- Mucosa posta più internamente;
- Sotto mucosa posta a metà;
- Muscolo detrusore della vescica posto esternamente;
- Tessuto adiposo che circonda la vescica.
Presentazione del tumore della vescica
Il carcinoma uroteliale, al momento della diagnosi, può presentarsi in forma limitata alla mucosa, senza interessamento dello strato muscolare sottostante (malattia non muscolo-invasiva), oppure in forma estesa interessano il muscolo (malattia muscolo-invasiva).
Purtroppo in molti casi la diagnosi di il tumore viene diagnosticato come malattia metastatica, con presenza di metastasi a distanza.
Come vedremo, l’estensione della malattia riflette la sua storia naturale, oltre a determinarne il trattamento e la prognosi.
Epidemiologia
Il cancro della vescica è il decimo tumore più comune al mondo, con 614.298 nuovi casi di cancro alla vescica solo nel 2022. Negli uomini, in cui l’incidenza è più alta rispetto alle donne, è il sesto tumore più comune. In Italia, il tumore della vescica rappresenta il quinto tumore in assoluto come numero di casi l’anno.
Esiste un’ampia variazione geografica nell’incidenza del cancro uroteliale della vescica: la più alta incidenza è nell’Europa meridionale, in quella occidentale e nel Nord America. L’Europa orientale e i paesi asiatici che mostrano i tassi più bassi.
Per quanto riguarda l’età e il genere, il cancro della vescica viene in genere diagnosticato negli individui anziani. La maggior parte (circa il 73%) dei pazienti con carcinoma della vescica ha più di 65 anni. L’età mediana alla diagnosi è di 69 anni negli uomini e di 71 anni nelle donne.
A livello globale, la Grecia ha il più alto tasso di incidenza tra gli uomini, mentre l’Ungheria ha la maggiore incidenza tra le donne.
Il tasso di incidenza aumenta con il progredire dell’età, anche in questo caso maggiormente tra gli individui di sesso maschile.
L’incidenza e di conseguenza la mortalità per cancro alla vescica tra gli uomini sono circa quattro volte superiori a quelle tra le donne.
Fattori cancerogeni
Il fumo di sigaretta è il fattore più importante che contribuisce all’incidenza complessiva del cancro alla vescica nei paesi occidentali e pertanto è fondamentale smettere di fumare (ne parliamo qui). In un altro articolo abbiamo parlato dei dati correlati al tabacco.
Sebbene non siano ancora stati identificati tutti i composti cancerogeni presenti nelle sigarette e responsabili del cancro alla vescica, si ipotizza che esse contengano oltre 60 sostanze cancerogene responsabili dello stesso tumore.
Un’analisi prospettica nel “National Institutes of Health-AARP Diet and Health Study Cohort”, ha correlato il fumo di sigaretta e il rischio di cancro alla vescica, mostrando un aumento significativo del rischio di cancro alla vescica per i fumatori di entrambi i sessi.
Altri fattori cancerogeni del carcinoma alla vescica
La clorazione è il processo più comune tramite cui l’acqua potabile viene decontaminata per l’uso da parte della popolazione generale.
I trialometani (THM) si formano come sottoprodotto quando il cloro o il bromo vengono utilizzati per disinfettare l’acqua potabile e, ad alte concentrazioni, possono avere effetti negativi sulla salute.
Diversi studi epidemiologici hanno indagato una possibile relazione tra la clorazione dell’acqua potabile e il rischio di cancro alla vescica.
Ad esempio, una metanalisi ha mostrato come, a lungo termine, il consumo di acqua potabile clorata sia associato a un aumento del rischio di cancro alla vescica negli uomini (ma, curiosamente, non nelle donne).
Altri studi epidemiologici hanno stabilito un legame tra alte concentrazioni di arsenico nell’acqua potabile e il successivo sviluppo del cancro alla vescica.
Altre cause di cancerogenesi
Gli individui con infezioni della vescica ricorrenti o croniche e coloro che hanno una fonte continua di infiammazione della vescica (es. cateteri vescicali a permanenza, gonorrea, cistiti ricorrenti) hanno un rischio più elevato di cancro rispetto alla popolazione generale.
Inoltre, diversi studi hanno suggerito che esiste una relazione tra l’infezione da papillomavirus umano (HPV che causa il tumore della cervice uterina) e il cancro della vescica uroteliale.
Una metanalisi che includeva i dati di 52 studi e 2.855 casi di cancro alla vescica ha rilevato che la prevalenza dell’HPV nei tumori della vescica era del 17%.
In ultimo, altri studi hanno dimostrato un aumento del rischio di cancro alla vescica tra i pazienti con diabete mellito di tipo 2.
In uno studio di coorte osservazionale su 185.059 individui, il diabete di tipo 2 è stato associato a un aumento del 17% del rischio di cancro alla vescica.
Presentazione clinica del tumore della vescica
Il tumore della vescica, in fase iniziale, è spesso asintomatico, oppure presenta sintomi lievi o intermittenti. Il sintomo d’esordio più comune del tumore alla vescica è l’ematuria, ovvero la presenza di sangue nelle urine, che tipicamente si presenta intermittente e indolore.
L’ematuria è generalmente dovuta a cause benigne nella maggior parte dei pazienti; tuttavia, la probabilità di cancro alla vescica aumenta quando l’ematuria è macroscopica, cioè visibile ad occhio nudo, anziché microscopica.
Ematuria
I pazienti con carcinoma della vescica presentano tipicamente ematuria macroscopica o microscopica, anche se i sintomi minzionali irritativi e ostruttivi (urgenza di urinare, aumento della frequenza, irregolarità e dolore nell’emissione di urina, nicturia) possono essere la presentazione iniziale.
Nei soggetti di età superiore ai 40 anni, la presenza di ematuria microscopica o macroscopica altrimenti inspiegabile richiede una valutazione della vescica e del tratto urinario superiore, al fine di escludere la presenza di patologie maligne del tratto urinario.
La diagnosi di tumore, infatti, è spesso ritardata a causa della somiglianza dei sintomi con quelli di disturbi benigni quali l’infezione delle vie urinarie, la cistite, l’ipertrofia prostatica benigna, la prostatite, il passaggio di calcoli renali. Purtroppo, tali ritardi possono portare a un peggioramento della prognosi a causa di uno stadio più avanzato al momento della diagnosi.
In presenza di ematuria macroscopica, è opportuno verificare il momento, durante la minzione, in cui essa compare. Ciò può essere utile per aiutare a localizzarne la fonte:
Correlazione tra tempo di comparsa dell’ematuria e probabile sede del problema
L’ematuria che si verifica principalmente all’inizio della minzione, ad esempio, è di solito di origine uretrale.
Il sangue che si nota solo tra le minzioni o come macchia sugli indumenti intimi, indica un’origine nel meato uretrale o nell’uretra anteriore.
L’ematuria terminale, con la comparsa di sangue verso la fine dello svuotamento, origina generalmente dal collo della vescica o dall’uretra prostatica.
Infine, l’ematuria che si verifica durante lo svuotamento può originare da qualsiasi parte del tratto urinario, compresa la vescica, gli ureteri o i reni.
Il dolore generalmente non è contemplato nel tumore alla vescica e la sua eventuale presenza, purtroppo, è indice di tumori localmente avanzati o metastatici. La distribuzione del dolore è correlata alle dimensioni e alla localizzazione del tumore primario o delle sue metastasi.
Sintomi minzionali
Come detto, i sintomi minzionali irritativi e ostruttivi possono essere la presentazione iniziale del tumore vescicale e si verificano in circa un terzo dei pazienti. La triade costituita da disuria (minzione dolorosa o fastidiosa), frequenza e urgenza minzionale può essere indicativa del carcinoma vescicale in situ.
I sintomi minzionali di tipo ostruttivo (difficoltà ad espellere l’urina per presenza di ostruzioni) sono meno comuni e possono essere dovuti alla localizzazione del tumore nel collo della vescica o nell’uretra prostatica. I sintomi includono tensione, flusso intermittente, diminuzione della forza del flusso e sensazione di svuotamento incompleto.
Ci sono poi i sintomi costituzionali, ossia generalizzati, come affaticamento, perdita di peso (ne abbiamo parlato in un altro articolo) e anoressia, che sono solitamente segni di malattia avanzata o metastatica e denotano una prognosi infausta.
Stadiazione del tumore della vescica
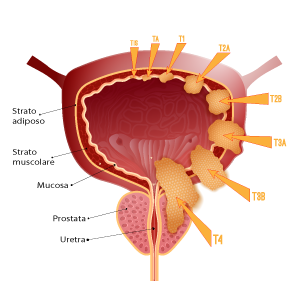
Per i pazienti con malattia limitata alla vescica, la profondità di invasione del tumore, dall’interno all’esterno della vescica, è la variabile prognostica più importante nel determinare il rischio di recidiva o la progressione della malattia. Lo standard per la stadiazione è il sistema TNM (Tumore, liNfonodi, Metastasi), le cui informazioni ci trasmettono importanti indicazioni clinico-prognostiche.
Per quanto riguarda l’estensione dei tumori della vescica – quindi il parametro T della classificazione TNM – questi sono classificati da “Ta”, che indica lesioni minime, in situ, a “T4”, ovvero tumori che invadono gli organi vicini: la prostata, la vagina, l’utero, l’intestino. Addirittura, il tumore può anche aver raggiunto la parete addominale, la parete pelvica o ad altri organi: in questo caso si classifica come “T4b”. Come è ovvio pensare, maggiore è l’estensione, peggiore è la prognosi.
Il parametro N del sistema di classificazione indica i linfonodi interessati dal tumore. Il coinvolgimento di un singolo linfonodo costituisce la malattia “N1”, mentre il coinvolgimento di più linfonodi costituisce la “N2”. Se la malattia si è diffusa ai linfonodi poco distanti, il tumore è classificato come “N3”. Se c’è un coinvolgimento dei linfonodi distanti, questo è considerato come malattia metastatica – parametro M – e indicato come “M1a”. Il coinvolgimento di organi distanti classifica la malattia come “M1b”.
Oltre alla profondità di invasione, i tumori sono classificati in base al loro grado di differenziazione. L’Organizzazione Mondiale della Sanità (OMS) e la Società Internazionale di Patologi Urologici (ISUP) hanno stabilito un sistema in cui il cancro uroteliale è classificato come di basso grado (low grade), che raramente progredisce verso un fenotipo più aggressivo, o di alto grado (high grade), con una storia naturale più aggressiva.
Terapia
Per i pazienti con cancro della vescica senza invasione del muscolo, la terapia è guidata dal rischio di recidiva e/o di disseminazione della malattia dopo il trattamento stesso.
La gestione conservativa della vescica, basata sulla resezione transuretrale del tumore (TURBT), combinata con la terapia intra-vescicale adiuvante può consentire il mantenimento dell’organo funzionante. Tuttavia, questo approccio deve essere bilanciato rispetto al rischio di recidiva o progressione. I pazienti con malattia a basso rischio vengono solitamente gestiti con la sola TURBT più una singola dose di chemioterapia intravescicale perioperatoria.
Quest’ultima è somministrata direttamente in sala operatoria oppure entro poche ore dalla resezione del tumore.
Per i pazienti con tumori della vescica senza invasione del muscolo a rischio intermedio o alto, la terapia intravescicale è generalmente raccomandata per ridurre il rischio di recidiva o progressione verso una malattia muscolo-invasiva con potenziale necessità di cistectomia (l’asportazione, totale o parziale, della vescica). Ovviamente, dopo la TURBT iniziale con o senza terapia intravescicale, è necessaria un’attenta sorveglianza per recidive o ulteriori tumori primari del tratto urinario.
Resezione transuretrale
I pazienti con cancro della vescica che non invade il muscolo ad alto rischio dovrebbero essere sottoposti a una seconda cistoscopia con biopsia (RE-TURB) a distanza di 2-6 settimane dalla prima procedura. La ripetizione della procedura è importante, sia per eliminare qualsiasi malattia residua visibile sia per non sotto-stadiare la malattia.
Terapia intravescicale
La terapia intravescicale è indicata nei pazienti con malattia a rischio intermedio e alto. Questo approccio facilita la somministrazione di elevate concentrazioni locali di un agente terapeutico all’interno della vescica, distruggendo potenzialmente le cellule tumorali vitali che rimangono dopo la TURBT. Il farmaco immunoterapico introdotto direttamente dentro la vescica (intravescicale) è il trattamento di scelta per i pazienti con malattia ad alto rischio.
Sorveglianza
È necessario un attento follow-up per tutti i pazienti con cancro della vescica non muscolo-invasivo che non hanno subìto la resezione completa della vescica. Diversi tumori possono svilupparsi nell’urotelio, ovunque lungo il tratto genito-urinario, compresa la pelvi renale, gli ureteri e l’uretra, nonché la stessa vescica.
Indicazioni per la cistectomia
Se la malattia invade il muscolo detrusore della vescica (il muscolo che fa urinare) o presenta recidiva della stessa malattia è generalmente indicata la terapia definitiva. La principale indicazione nei tumori vescicali infiltranti o recidivi è infatti l’intervento chirurgico.
La cistectomia radicale con la deviazione urinaria associata è il trattamento per il cancro della vescica che ha invaso il muscolo. È stato dimostrato che la chemioterapia neoadiuvante prima della cistectomia migliora la sopravvivenza globale.
La terapia trimodale (TMT), che comprende la resezione transuretrale del tumore della vescica (TURBT), la radioterapia e la chemioterapia concomitante, è un’opzione per i pazienti con carcinoma uroteliale della vescica muscolo-invasivo che non sono candidati alla cistectomia radicale o per coloro che desiderano preservare la loro vescica nativa.
Cistectomia radicale
La cistectomia radicale comporta la rimozione della vescica, degli organi adiacenti e dei linfonodi regionali. Negli uomini, la cistectomia radicale comprende generalmente anche la rimozione della prostata e delle vescicole seminali, nonché della vescica urinaria. Nelle donne, la preservazione dell’utero, della cervice e delle ovaie è possibile in molti pazienti a causa del raro coinvolgimento tumorale di questi organi.
L’intervento chirurgico viene generalmente eseguito con tecnica open (a cielo aperto) o attraverso un approccio videolaparoscopico robot-assistito (solo in centri selezionati con elevata esperienza).
I pazienti sottoposti a cistectomia radicale sono comunque purtroppo a rischio di sviluppare metastasi a distanza, così come altri tumori primitivi nell’apparato uro-genitale.
La rimozione della vescica comporta inoltre che gli ureteri che trasportano l’urina non trovino più il loro naturale sbocco e, pertanto, devono essere reindirizzati verso altre sedi (ad esempio dei sacchetti esterni). Tale intervento, che viene definito derivazione urinaria, comporta rischi e benefici specifici.
Le derivazioni urinarie sono diverse, possono essere continenti o incontinenti, e devono essere decise dopo colloquio con il paziente. Le più comuni sono il condotto ileale, l’ureterocutaneostomia, pouch o la neovescica: quest’ultima viene confezionata con l’intestino del paziente e alloggiata nello stesso sito d’origine della vescica, secondo differenti tecniche chirurgiche.
Chemioterapia neoadiuvante
Alcuni studi clinici randomizzati hanno dimostrato un vantaggio in termini di sopravvivenza clinicamente rilevante e statisticamente significativo per i pazienti con carcinoma della vescica di tipo muscolo-invasivo che ricevono chemioterapia neoadiuvante a base di platino prima di sottoporsi alla cistectomia.
Preservazione della vescica
La maggior parte dei pazienti affetti da cancro alla vescica preferirebbe mantenere la vescica nativa, se possibile, se non altro perché alcune volte vengono intaccate anche le vie nervose prossime alla prostata con successivi problemi di erezione.
Tuttavia, l’obiettivo primario del trattamento è la cura del cancro, e la preservazione della vescica è una considerazione secondaria sopratutto nei pazienti più giovani dove la progressione della malattia è più aggressiva.
In ogni caso, gli approcci di preservazione della vescica richiedono un’attenta sorveglianza dopo la terapia per evidenziare recidive locali e per l’individuazione di nuovi tumori uroteliali. Per i pazienti che non riescono a ottenere una risposta completa e per quelli che successivamente recidivano con malattia muscolo-invasiva, è indicata la cistectomia.
Bibliografia
- Fondazione AIRC per la Ricerca sul Cancro, “Le statistiche del cancro”, 2023
- International Agency for Research on Cancer (IARC), “Global Cancer Observatory”, 2024
- www.uptodate.com, bladder cancer
- Safiri S, Kolahi AA, Naghavi M, “Global Burden of Disease Bladder Cancer Collaborators. Global, regional and national burden of bladder cancer and its attributable risk factors in 204 countries and territories, 1990-2019: a systematic analysis for the Global Burden of Disease study 2019”, BMJ Glob Health, 2021;
- Sung H et al., “Global Cancer Statistics 2020: GLOBOCAN Estimates of Incidence and Mortality Worldwide for 36 Cancers in 185 Countries”, CA Cancer J Clin, 2021;
- Michaud DS, Clinton SK, Rimm EB, et al., “Risk of bladder cancer by geographic region in a U.S. cohort of male health professionals”, Epidemiology, 2001;
- Burger M, Catto JW, Dalbagni G, et al., “Epidemiology and risk factors of urothelial bladder cancer”, Eur Urol, 2013;
- Villanueva CM et al., “Meta-analysis of studies on individual consumption of chlorinated drinking water and bladder cancer”, J Epidemiol Community Health, 2003;
- Tsai SM, Wang TN, Ko YC, “Cancer mortality trends in a blackfoot disease endemic community of Taiwan following water source replacement”, J Toxicol Environ Health A, 1998;
- Li N, Yang L, Zhang Y, et al., “Human papillomavirus infection and bladder cancer risk: a meta-analysis”, J Infect Dis, 2011;
- Bogumil D et al., “Interethnic Differences in Bladder Cancer Incidence and the Association between Type 2 Diabetes and Bladder Cancer in the Multiethnic Cohort Study”, Cancer Res Commun 2023;
- Panebianco et al., “Multiparametric Magnetic Resonance Imaging for Bladder Cancer: Development of VI-RADS (Vesical Imaging-Reporting And Data System)”, Eur Urol, 2018;
- Marshall VF, “Current clinical problems regarding bladder tumors”, Cancer, 1956;
- Mariani AJ, Mariani MC, Macchioni C, et al., “The significance of adult hematuria: 1,000 hematuria evaluations including a risk-benefit and cost-effectiveness analysis”, J Urol, 1989;
- Grossfeld GD et al., “Evaluation of asymptomatic microscopic hematuria in adults: the American Urological Association best practice policy–part I: definition, detection, prevalence, and etiology”, Urology, 2001;
- Mohr DN, Offord KP, Owen RA, Melton LJ 3rd, “Asymptomatic microhematuria and urologic disease. A population-based study”, JAMA 1986;
- Matulewicz RS, DeLancey JO, Pavey E, et al., “Dipstick Urinalysis as a Test for Microhematuria and Occult Bladder Cancer”, Bladder Cancer, 2017;
- Jung H, Gleason JM, Loo RK, et al., “Association of hematuria on microscopic urinalysis and risk of urinary tract cancer”, J Urol, 2011;
- Chang SS, Bochner BH, Chou R, et al., “Treatment of Non-Metastatic Muscle-Invasive Bladder Cancer: AUA/ASCO/ASTRO/SUO Guideline”, J Urol, 2017;
- Khadra MH, Pickard RS, Charlton M, et al., “A prospective analysis of 1,930 patients with hematuria to evaluate current diagnostic practice”, J Urol, 2000;
- Eble JN et al. “World Health Organization Classification of Tumours: Pathology and Genetics of Tumours of the Urinary System and Male Genital Organs”, IARC Press, 2004;
- Holzbeierlein J, Bixler BR, Buckley DI, et al., “Treatment of Non-Metastatic Muscle-Invasive Bladder Cancer: AUA/ASCO/ASTRO/SUO Guideline”, American Urological Association, 2024;
- Christensen et al., “Early Detection of Metastatic Relapse and Monitoring of Therapeutic Efficacy by Ultra-Deep Sequencing of Plasma Cell-Free DNA in Patients With Urothelial Bladder Carcinoma”, J Clin Oncol, 2019;
- Ghahestani SM, Shakhssalim N, “Palliative treatment of intractable hematuria in context of advanced bladder cancer: a systematic review”, Urol J, 2009.








